1 uložak (3 ml) sadrži 300 jedinica inzulina glargina.
| Ime | Sadržaj paketa | Djelatna tvar | Cijena 100% | Zadnja promjena |
| Abasaglar | 10 umetak 3 ml, sol. za šok | Inzulin glargin | 357,72 PLN | 2019-04-05 |
Akcijski
Analog humanog inzulina dugog djelovanja, niske topljivosti pri neutralnom pH. Potpuno je topljiv pri kiselom pH injekcijske otopine pripravka (pH 4). Nakon ubrizgavanja u potkožno tkivo, kisela otopina se neutralizira, stvara se mikroprecipitat iz kojeg kontinuirano oslobađane male količine inzulina glargina omogućuju da koncentracija lijeka ostane konstantna na predvidivoj razini s produljenim trajanjem djelovanja. Inzulin i njegovi analozi snižavaju razinu glukoze u krvi stimulirajući perifernu konzumaciju glukoze, posebno koštanih mišića i masti, te inhibiranjem proizvodnje glukoze u jetri. Inzulin inhibira lipolizu u masnim stanicama, inhibira proteolizu proteina i pojačava sintezu proteina. Nakon supkutane primjene inzulina glargina zdravim dobrovoljcima i dijabetičarima, razina serumskog inzulina ukazala je na sporiju i znatno produljenu apsorpciju i bez vršne koncentracije u usporedbi s humanim NPH inzulinom. Inzulin glargin ubrizgan jednom dnevno dostići će stabilnu razinu za 2-4 dana nakon prve doze. Nakon potkožnog ubrizgavanja pripravka u dijabetičara, inzulin glargin se brzo metabolizira u 2 aktivna metabolita M1 i M2. Glavni spoj koji se nalazi u plazmi je metabolit M1, a učinak pripravka uglavnom je posljedica izloženosti ovom metabolitu. Nakon intravenske primjene, poluvijekovi inzulina glargina i humanog inzulina bili su usporedivi.
Doziranje
Pripravak je namijenjen uporabi jednom dnevno u bilo koje vrijeme, ali u isto vrijeme svaki dan. Doziranje i vrijeme upotrebe pripravka treba odrediti pojedinačno. U bolesnika s dijabetesom tipa 2, može se koristiti i u kombinaciji s oralnim antidijabetičkim lijekovima. Jedinice koje se koriste za izražavanje potencijala ekskluzivne su za inzulin glargin i nisu iste kao IU ili jedinice koje se koriste za izražavanje potencije drugih analoga inzulina. Posebne skupine bolesnika. U starijih bolesnika (≥65 godina), u bolesnika s oštećenom bubrežnom funkcijom i u bolesnika s oštećenom funkcijom jetre, potreba za inzulinom može se smanjiti. Sigurnost i učinkovitost inzulina glargina dokazani su kod adolescenata i djece od 2 godine i više. Sigurnost i djelotvornost lijeka nije dokazana kod djece mlađe od 2 godine. Prelazak s ostalih inzulinskih proizvoda na Abasaglar. Prilikom prelaska sa srednjovjekovnog ili dugotrajnog režima inzulina na režim Abasaglara, možda će biti potrebno promijeniti dozu bazalnog inzulina i bilo koje povezano antidijabetičko liječenje (doza i vrijeme dodatnih redovitih ili brzo djelujućih analoga inzulina ili prilagodba doze). oralni antidijabetički lijekovi). Prijelaz s dva puta dnevno izofana (NPH) inzulina na režim Abasaglar. Kako bi se smanjio rizik od noćne ili ranojutarnje hipoglikemije, pacijentima koji svoj uobičajeni režim inzulina pretvaraju iz dvostrukog dnevnog inzulina NPH u režim Abasaglara jednom dnevno, treba smanjiti dnevnu bazalnu dozu inzulina. za oko 20-30% u prvim tjednima liječenja. Prelazak iz inzulina glargina 300 U u režim Abasaglara. Abasaglar i Toujeo (inzulin glargin 300 U / ml) nisu bioekvivalentni i nisu izravno zamjenjivi. Kako bi se smanjio rizik od hipoglikemije, pacijentima koji prijeđu s režima bazalnog inzulina s jednom dnevno inzulina glargina 300 U / ml na režim jednom dnevno s Abasaglarom, dozu inzulina treba smanjiti za približno 20%. U tom bi razdoblju smanjenje dnevne doze inzulina trebalo nadoknaditi, barem djelomično, povećanjem doze inzulina prije obroka. Nakon tog razdoblja, raspored liječenja treba utvrditi pojedinačno. Preporuča se pažljivo pratiti metaboličke parametre tijekom prijelaznog razdoblja i tijekom prvih tjedana korištenja novog režima. Kako se metabolički parametri poboljšavaju, a osjetljivost na inzulin poboljšava, možda će biti potrebne daljnje prilagodbe doze. Revizija doze inzulina također može biti potrebna ako pacijent promijeni težinu, način života, vrijeme upotrebe inzulina ili druge okolnosti koje mogu utjecati na učestalost hipoglikemije ili hiperglikemije. Zbog prisutnosti antitijela na humani inzulin, pacijenti na visokim dozama inzulina mogu doživjeti poboljšanje inzulinskog odgovora s Abasaglarom. Način darivanja. Pripravak se primjenjuje supkutano. Pripravak se ne smije primjenjivati intravenozno, jer produljeni učinak lijeka ovisi o primjeni u potkožno tkivo. Intravenska injekcija može rezultirati ozbiljnom hipoglikemijom. Nije bilo klinički značajnih razlika u razinama inzulina ili glukoze u krvi nakon potkožnog ubrizgavanja u trbušni zid, deltoidni mišić ili bedro. Mjesta injekcije trebaju se izmjenjivati unutar navedenog mjesta injekcije. Lijek se ne smije miješati s drugim pripravcima inzulina niti razrjeđivati. Miješanje ili razrjeđivanje može promijeniti profil djelovanja pripravka, a miješanje inzulina može uzrokovati oborine. Ulošci se mogu koristiti samo s Lillyinim višekratnim olovkama za inzulin i ne smiju se koristiti s drugim olovkama za višekratnu upotrebu jer točnost doziranja nije utvrđena kod drugih olovaka.
Indikacije
Liječenje dijabetesa melitusa u odraslih, adolescenata i djece u dobi od 2 godine i više.
Kontraindikacije
Preosjetljivost na djelatnu tvar ili bilo koju pomoćnu tvar.
Mjere predostrožnosti
Pripravak nije lijek izbora za liječenje ketoacidoze - u takvim slučajevima treba primijeniti redoviti (redoviti) humani inzulin. U slučaju neadekvatne kontrole glikemije ili ako je pacijent sklon hiperglikemiji ili hipoglikemiji, prije provjere prilagodbe doze najprije provjerite pridržava li se propisanog režima liječenja, gdje i kako se lijek ubrizgava te drugih čimbenika koji su važni za učinkovitost liječenja. inzulin. Prelazak na drugu vrstu ili marku inzulina treba obaviti pod strogim medicinskim nadzorom. Promjena snage, marke (proizvođača), vrste (uobičajena, NPH, lente, dugotrajna itd.), Podrijetla (analog životinjskog, humanog, humanog inzulina) i / ili načina proizvodnje može zahtijevati promjenu doziranja. Liječenje inzulinom može uzrokovati stvaranje antitijela na inzulin. U rijetkim slučajevima prisutnost antitijela čini potrebnim prilagodbu doze inzulina kako bi se smanjila sklonost hiperglikemiji ili hipoglikemiji. Vrijeme pojave hipoglikemije ovisi o profilu djelovanja korištenih insulina i stoga se može promijeniti kada se promijeni režim liječenja. Zbog trajnije opskrbe bazalnim inzulinom inzulinom glarginom, može se očekivati manje noćne, ali više ranojutarnje hipoglikemije. Posebno pažljivo promatranje i praćenje glikemije preporučuje se u bolesnika kod kojih pojava hipoglikemije može biti od posebne kliničke važnosti (bolesnici sa značajnom stenozom koronarnih arterija i cerebrovaskularnom bolešću - rizik od srčanih ili cerebralnih komplikacija uzrokovanih hipoglikemijom), kao i kod bolesnika s proliferativnom retinopatijom, posebno ako nisu primili fotokoagulaciju (rizik od privremenog gubitka vida zbog hipoglikemije). Pacijente treba upozoriti da znakovi upozorenja na hipoglikemiju mogu biti manje izraženi. U nekih bolesnika znakovi upozorenja na hipoglikemiju mogu biti promijenjeni, manje izraženi ili potpuno odsutni. Ti bolesnici uključuju: koji su postigli bolju kontrolu glikemije; kod kojih se hipoglikemija razvija postupno; Starije osobe; koji su se iz životinjskog inzulina promijenili u humani; koji imaju autonomnu neuropatiju; s dugogodišnjim dijabetesom; s mentalnim poremećajima; koristeći zajedno neke druge lijekove. U tim se situacijama može dogoditi ozbiljna hipoglikemija (ponekad s gubitkom svijesti) prije nego što je pacijent svjestan. Produljeni učinak potkožnog inzulina glargina može odgoditi oporavak od hipoglikemije. Normalne ili smanjene vrijednosti glikoziliranog hemoglobina mogu ukazivati na mogućnost ponovljene, neprepoznate hipoglikemije (osobito noću). Pridržavanje pacijenta doziranja i prehrambenih preporuka, pravilna primjena inzulina i promatranje početka hipoglikemije ključni su za smanjenje rizika od hipoglikemije. Čimbenici koji povećavaju rizik od hipoglikemije zahtijevaju posebno pomnu metaboličku kontrolu dijabetesa i mogu zahtijevati prilagodbu korištene doze inzulina. Čimbenici koji povećavaju rizik od razvoja hipoglikemije uključuju: promjenu mjesta injekcije; poboljšanje osjetljivosti na inzulin (npr. uklanjanje induktora stresa); drugačija, intenzivnija ili dulja tjelesna aktivnost od uobičajene; popratne druge bolesti ili simptomi (npr. povraćanje, proljev); nepoštivanje pravila za uzimanje obroka, preskakanje obroka; konzumacija alkohola; neki dekompenzirani endokrini poremećaji (npr. hipotireoza, neaktivna prednja hipofiza, insuficijencija nadbubrežne žlijezde); istodobna primjena određenih drugih lijekova. Popratne bolesti zahtijevaju intenzivnu kontrolu metabolizma. U mnogim je slučajevima poželjno provesti test urina na ketone, a često je potrebno prilagoditi dozu inzulina, jer se potreba za inzulinom u tim situacijama obično povećava. Pacijenti s dijabetesom tipa 1, ako uopće mogu jesti samo male količine hrane ili hrane (povraćanje itd.), Trebali bi redovito unositi čak i male količine ugljikohidrata, jer se inzulin nikada ne smije potpuno napustiti. Slučajno je zabilježena zlouporaba inzulina, posebno inzulina kratkotrajnog djelovanja, umjesto inzulina glargina. Uvijek provjerite naljepnicu inzulina prije svake injekcije kako biste izbjegli miješanje pripravka i drugih inzulina. Zabilježeni su slučajevi zatajenja srca kada se pioglitazon koristi u kombinaciji s inzulinom, posebno u bolesnika s čimbenicima rizika za razvoj zatajenja srca. To treba imati na umu prije istodobne primjene inzulina glargina i pioglitazona. Pacijente treba nadzirati zbog znakova zatajenja srca, debljanja i edema kada se istodobno primjenjuju s pioglitazonom. Ako se pojave kardiovaskularni simptomi, pioglitazon treba prekinuti. Ovaj lijek sadrži manje od 1 mmol (23 mg) natrija po dozi, tj. U osnovi je "bez natrija".
Nepoželjna aktivnost
Vrlo često: hipoglikemija (može se javiti kada je doza inzulina previsoka u odnosu na potrebnu dozu inzulina). Često: reakcije na mjestu injekcije (crvenilo, bol, svrbež, osip, oteklina, upala), lipohipertrofija. Manje često: Lipoatrofija (redovita rotacija mjesta injekcije može spriječiti ili smanjiti lipodistrofiju). Rijetko: alergijske reakcije, poremećaji vida, retinopatija, edemi. Vrlo rijetko: poremećaj okusa, mijalgija. Teška hipoglikemija, posebno ponavljajuća hipoglikemija, može dovesti do ozbiljnih neuroloških oštećenja. Dugotrajna teška hipoglikemija može biti opasna po život. U mnogih bolesnika znakovima i simptomima neuroglikopenije prethode kompenzacijski simptomi adrenergičkog sustava. Općenito, što su veća i brža niža razina glukoze u krvi, to su simptomi izraženiji. Rijetke su reakcije preosjetljivosti ranog tipa na inzulin. Takve reakcije na inzulin (uključujući inzulin glargin) ili pomoćne tvari, na primjer, mogu biti povezane s generaliziranim kožnim reakcijama, angioedemom, bronhospazmom, hipotenzijom i šokom i mogu biti opasne po život. Liječenje inzulinom može uzrokovati stvaranje antitijela na inzulin. U kliničkim ispitivanjima protutijela koja križno reagiraju s humanim inzulinom i inzulinom glarginom primijećena su s jednakom učestalošću i u skupinama liječenim NPH inzulinom i inzulinom glarginom. U rijetkim slučajevima prisutnost antitijela čini potrebnim prilagodbu doze inzulina kako bi se smanjila sklonost hiperglikemiji ili hipoglikemiji. Značajne promjene u razini glukoze u krvi mogu uzrokovati privremene poremećaje vida zbog promjena turgora i indeksa loma leće. Dugotrajno poboljšanje glikemijske kontrole smanjuje rizik od napredovanja dijabetičke retinopatije. Međutim, intenziviranje terapije inzulinom s naglim poboljšanjem glikemijske kontrole može biti povezano s prolaznim pogoršanjem dijabetičke retinopatije. U bolesnika s proliferativnom retinopatijom, posebno u onih koji se ne liječe fotokoagulacijom, teška hipoglikemija može uzrokovati prolaznu sljepoću. Inzulin rijetko može uzrokovati zadržavanje natrija i edeme, posebno kada su se postojeći metabolički poremećaji nadoknađivali intenzivnom terapijom inzulinom. U većini slučajeva sigurnosni profil u djece i adolescenata (<18 godina starosti) sličan je onom u odraslih. Postoje izvješća o relativno većoj učestalosti lezija na mjestu uboda (bol na mjestu ubrizgavanja, reakcija na mjestu ubrizgavanja) i kožnih poremećaja (osip, urtikarija) u djece i adolescenata (u dobi ≤ 18 godina) u usporedbi s odraslima. Nema rezultata studija o sigurnosti lijeka u djece mlađe od 2 godine.
Trudnoća i dojenje
Do sada nema kliničkih podataka o primjeni pripravka u trudnica u kontroliranim kliničkim ispitivanjima.Podaci dobiveni iz velikog broja (preko 1000 trudnica) primjena pripravka tijekom trudnoće pokazuju da inzulin glargin ne uzrokuje nikakve posebne štetne učinke na tijek trudnoće i ne uzrokuje malformacije te nije štetan za plod ili novorođenče. Ako je potrebno, može se razmotriti primjena pripravka tijekom trudnoće. Za pacijente s dijabetesom prije trudnoće ili one s gestacijskim dijabetesom, posebno je važno održavati odgovarajuću metaboličku kontrolu tijekom cijele trudnoće kako bi se spriječile nuspojave od hiperglikemije. U prvom tromjesečju trudnoće, potreba za inzulinom općenito se smanjuje, a povećava u drugom i trećem tromjesečju. Neposredno nakon poroda, potrebe za inzulinom brzo opadaju (rizik od hipoglikemije raste). U ovom je razdoblju od velike važnosti pažljiva kontrola glukoze u krvi. Nije poznato da li se inzulin glargin izlučuje u majčino mlijeko. Ne očekuju se nikakvi učinci na metabolizam unesenog inzulina glargina u novorođenčadi i dojenčadi koja su dojena, jer se inzulin glargin kao protein probavlja u aminokiseline u gastrointestinalnom traktu. U žena koje doje možda će biti potrebno promijeniti doziranje inzulina i prehranu. Studije na životinjama nisu pokazale izravne štetne učinke na plodnost.
Komentari
Sposobnost pacijenata s dijabetesom da se koncentriraju i reagiraju može biti oslabljena zbog hipoglikemije ili hiperglikemije te zbog pogoršanja vida. To može predstavljati rizik u situacijama kada su ove sposobnosti od posebne važnosti (npr. Vožnja automobila ili upravljanje strojevima). Pacijente treba savjetovati da poduzmu mjere za sprečavanje hipoglikemije tijekom vožnje. To je posebno važno za one koji imaju smanjenu ili odsutnu svijest o upozoravajućim simptomima hipoglikemije i za one koji imaju česte epizode hipoglikemije. U takvim slučajevima treba razmotriti je li pacijentu preporučljivo upravljati vozilima ili strojevima. Neiskorištene uloške čuvajte u hladnjaku (2-8 stupnjeva C). Olovke koje se koriste ne smiju se čuvati u hladnjaku.
Interakcije
Mnoge tvari utječu na metabolizam glukoze. Uzimanje istih može zahtijevati promjenu doze inzulina glargina. Tvari koje mogu povećati hipoglikemijski učinak inzulina i time povećati mogućnost hipoglikemije uključuju: oralne antidijabetičke lijekove, ACE inhibitore, disopiramid, fibrati, fluoksetin, MAO inhibitore, pentoksifilin, propoksifen, salicilate, analoge somatostatina i sulfonamide. Tvari koje mogu smanjiti hipoglikemijski učinak inzulina uključuju: kortikosteroide, danazol, diazoksid, diuretike, glukagon, izoniazid, estrogene, progestagene, fenotiazine, somatropin, simpatomimetičke lijekove (npr. Adrenalin, salbutamol, hormoni tibutalina) antipsihotici (npr. klozapin, olanzapin) i inhibitori proteaze. Beta-blokatori, klonidin, litijeve soli ili alkohol mogu i pojačati i oslabiti hipoglikemijski učinak inzulina. Pentamidin može uzrokovati hipoglikemiju koja ponekad može biti praćena hiperglikemijom. Pod utjecajem simpatolitičkih lijekova, poput beta blokatora, klonidina, gvanetidina i rezerpina, kompenzacijske adrenergične reakcije mogu biti smanjene ili odsutne.
Cijena
Abasaglar, cijena 100% PLN 357,72
Pripravak sadrži tvar: Insulin glargin
Povrat lijeka: DA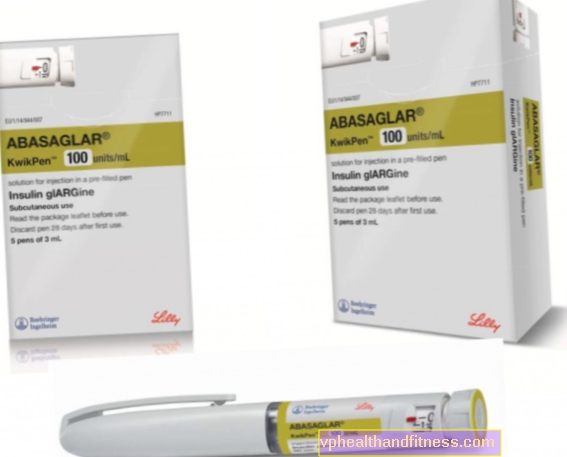


.jpg)